DODATKOWE BADANIA NASIENIA
[table id=5 /]
SPECJALISTYCZNE BADANIA NASIENIA – OPIS
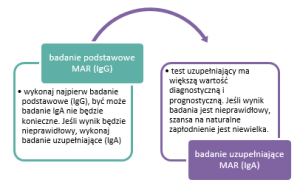
1. TEST MAR
[table id=7/]
Częstość występowania przeciwciał przeciwplemnikowych określono na 5-10% zarówno u kobiet, jak i u mężczyzn oraz na ok. 10% niepłodnych par.
Konsekwencje obecności przeciwciał przeciwplemnikowych:
Obecność przeciwciał przeciwplemnikowych ASA w nasieniu może utrudniać reakcję plemnika z komórką jajową. Często przeciwciała powodują spadek ruchliwości plemników oraz aglutynację. Dlatego mężczyźni, u których w podstawowym badaniu nasienia zaobserwowano te nieprawidłowości, są kierowani na test MAR. ASA mogą także wpływać na to, co dzieje się już po zapłodnieniu i mogą być przyczyną poronień nawykowych we wczesnych tygodniach ciąży. Mechanizm poronień nie jest znany, chociaż wiadomo, że antygeny wbudowują się w strukturę zarodka i wpływają na implantację oraz wczesny rozwój zarodka. Stwierdzono zjawisko stymulowania produkcji interferonu gamma przez przeciwciała przeciwplemnikowe, czego konsekwencją może być wzrost ekspresji ojcowskich antygenów MHC na trofoblaście.
Specjalistyczne badania w kierunku przeciwciał przeciwplemnikowych
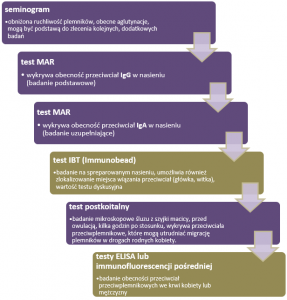
Poniżej prezentujemy kolejność diagnozowania niepłodności o podłożu immunologicznym. Można pominąć test IBT, ze względu na jego wątpliwą wartość diagnostyczną. W przypadku dodatniego wyniku któregokolwiek z badań (wykrycia przeciwciał przeciwplemnikowych), możemy przypuszczać, że problemy z zajściem w ciążę, mają podłoże immunologiczne i konieczne jest odpowiednie leczenie.
Badania w fioletowej ramce można wykonać w laboratorium Centrum PARENS.
Jakie są możliwość leczenia?
| Mężczyźni | Kobiety |
|
|
Dobrym rozwiązaniem w przypadku obecności przeciwciał w śluzie dróg rodnych kobiety, jest inseminacja domaciczna – pomijamy problem migracji plemników przez pochwę do macicy. W przypadku obecności przeciwciał w nasieniu, inseminacja także przynosi pozytywne rezultaty, gdyż w czasie preparatyki nasienia, plemniki zostają oczyszczone z ASA.
Najskuteczniejszy jest zabieg ICSI, czyli mikroiniekcji plemnika do komórki jajowej. Podobnie, jak w przypadku inseminacji, nasienie jest odpowiednio preparowane, a zapłodnienie odbywa się pozaustrojowo, więc przeciwciała w organizmie kobiety nie mają wpływu na skuteczność metody.
Wartości referencyjne
Wartości referencyjne są ustalane dla każdego z dostępnych na rynku testów. Wykorzystywane przez nas odczynniki pozwalają na ustalenie następujących norm:
- <9% – wynik prawidłowy
- 10-39% – wartości podwyższone, podejrzewana niepłodność immunologiczna
- >40% – wynik nieprawidłowy, wysoce prawdopodobna niepłodność immunologiczna
Jak się przygotować do badania?
Na wyniki ma wpływ czas abstynencji płciowej, dlatego należy pamiętać aby wykonać badanie po okresie abstynencji płciowej od 2 do 7 dni. Nie zaleca się wykonania badania jeżeli pacjent w ciągu ostatniego miesiąca przyjmował antybiotyki, miał gorączkę. W przypadku przyjmowania przewlekle leków prosimy poinformować o tym fakcie laboratorium.
Ważne:
Badania nie wykonujemy u pacjentów, u których koncentracja plemników jest bardzo niska (<1mln/ml) lub gdy w badaniu podstawowym nasienia (seminogram) stwierdzono ciężką asthenozoospermię (bardzo słabą ruchliwość plemników).
2. TEST WIĄZANIA Z HIALURONIANEM HBA
[table id=8/]
Na czym polega badanie?
Na specjalnym szkiełku pokrytym kwasem hialuronowym, sprawdzamy, jaka część plemników została związana do powierzchni szkiełka. Ponieważ najwięcej plemników zostaje związanych po ok. 8-10 minutach, dokładnie w takim czasie dokonujemy zliczania:
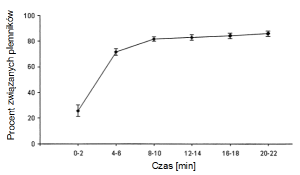
Wykres 1. Wiązanie plemników do kwasu hialuronowego w czasie. Maksymalne wiązanie obserwujemy po ok. 8-10 minutach.
Dojrzałe plemniki, które ukończyły proces spermatogenezy i posiadają na swojej błonie receptory dla kwasu hialuronowego, ulegają związaniu do szkiełka.
Wartości referencyjne
Wartości referencyjne są różne, w zależności od producenta stosowanych płytek pokrytych hialuronianem. Używane przez nas szkiełka pozwalają na wyznaczenie następujących norm:
- > 80% plemników związanych do płytki – wynik pozytywny (prawidłowa dojrzałość i funkcjonalność plemników),
- <80% plemników związanych z podłożem – wynik negatywny (obniżona dojrzałość i funkcjonalność plemników)
Wartość diagnostyczna badania
Badanie wykonujemy przed kwalifikacją do inseminacji lub klasycznego in vitro w przypadku niepłodności idiopatycznej i podejrzeniu, że u pacjenta spermatogeneza zachodzi nieprawidłowo. Zwykle na badanie kieruje lekarz na podstawie podstawowego badania nasienia, kiedy duży odsetek plemników zawiera krople cytoplazmatyczne, występuje teratozoospermia lub wynik chromatyny jest nieprawidłowy. Podwyższony procent niedojrzałych plemników może wskazywać na przyczynę trudności w naturalnym poczęciu lub niepowodzeń wcześniejszych inseminacji.
Dojrzałość plemników jest istotna w procesie zapłodnienia
Plemniki dojrzałe cechują się integralnością chromatyny, mniejszymi uszkodzeniami DNA, mniejszą częstością występowania zaburzeń genetycznych, co pozytywnie wpływa na wczesny rozwój zarodka (mniejsza fragmentacja blastomerów) i niższe jest ryzyko poronień.
Ponadto plemniki o integralnej, funkcjonalnej błonie komórkowej nie przeszły jeszcze reakcji akrosomowej i wykazują ekspresję specyficznych receptorów na powierzchni. Są więc przygotowane na rozpoznanie komórki jajowej i jej zapłodnienie.
Możliwości leczenia
Przed wykorzystaniem plemników w procedurze in vitro lub inseminacji, nasienie jest przygotowywane w specjalny sposób (preparowane). Jak wynika z poniższego wykresu, już sama preparatyka pozwala na wyselekcjonowanie plemników bardziej dojrzałych.
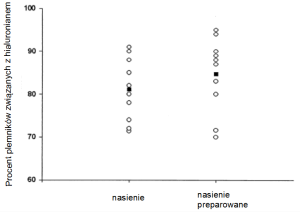
Wykres 2. Wiązanie plemników z nasienia natywnego oraz po preparatyce po 10-minutowym czasie inkubacji na płyce. Kółeczka oznaczają pacjentów, czarne kwadraty – średnie.
Jeśli wynik testu HBA jest znacznie obniżony, warto rozważyć zabieg in vitro, gdyż skuteczność inseminacji może być mniejsza.
W procedurze iniekcji do komórki jajowej (ICSI), plemnik nie musi co prawda pokonywać bariery wieńca promienistego czy osłonki przejrzystej, jednak wciąż istotna jest integralność DNA. Wybieramy więc do zapłodnienia tylko prawidłowe morfologicznie, dojrzałe plemniki, bez wakuoli czy kropli cytoplazmatycznych. Przy takiej selekcji wzrastają szanse na zapłodnienie i mniejsze jest ryzyko zaburzeń chromosomowych.
Jak się przygotować do badania?
Badanie należy wykonać po okresie abstynencji płciowej od 2 do 7 dni. Nie zaleca się wykonania badania jeżeli pacjent w ciągu ostatniego miesiąca przyjmował antybiotyki, miał gorączkę. W przypadku przyjmowania przewlekle leków prosimy poinformować o tym fakcie laboratorium.
Ważne:
Badania nie wykonujemy u pacjentów, u których koncentracja plemników jest bardzo niska (<1mln/ml) lub gdy w badaniu podstawowym nasienia (seminogram) stwierdzono ciężką asthenozoospermię (bardzo słabą ruchliwość plemników).
Literatura:
Huszar G, Ozenci CC, Calyi S et al. Hyaluronic acid binding by human sperm indicates cellular maturity, viability and unreacted acrosomal status. Fert Ster 2003:79 (3);1617-24.
3. KWAS CYTRYNOWY – BADANIE BIOCHEMICZNE
[table id=9/]
Wartości referencyjne kwasu cytrynowego w nasieniu
Prawidłowa zawartość kwasu cytrynowego wynosi > 10mg/ejakulat lub więcej, według danych WHO.
Obniżone stężenie kwasu cytrynowego ma miejsce w przypadkach stanu zapalnego gruczołu krokowego i może mieć wpływ na budowę morfologiczną plemników
U kogo można podejrzewać obniżone wartości kwasu cytrynowego?
Niektóre nieprawidłowe parametry rozpoznane w czasie badania nasienia mogą sugerować, że konieczna jest bardziej szczegółowa diagnostyka. Są to m. in.:
[table id=10/]
Inne:
[table id=11/]
Jakie są możliwość leczenia?
- antybiotyki (cefalosporyny, chinolony, trimetoprym, kotrimoksazol),
- niesteroidowe leki przeciwzapalne w przypadku stanu zapalnego
Jak się przygotować do badania?
Na stężenie kwasu cytrynowego wpływa czas abstynencji płciowej, dlatego należy pamiętać aby wykonać badanie po okresie abstynencji płciowej od 2 do 7 dni. Nie zaleca się wykonania badania jeżeli pacjent w ciągu ostatniego miesiąca przyjmował antybiotyki, miał gorączkę.
Literatura:
Kanyo A, Sas M. Citric Acid Contents in the Ejaculate, Significance of Its Determination in Andrological Diagnostics. International Urology and Nephrology 1975; 7(1): 83-7.
4. ALFA-GLUKOZYDAZA OBOJĘTNA – BADANIA BIOCHEMICZNE
[table id=12/]
Wartości referencyjne alfa-glukozydazy obojętnej w nasieniu
Prawidłowa zawartość α-glukozydazy obojętnej (NAG) w nasieniu wynosi 20 mU/ejakulat lub więcej, według danych WHO. Jedna międzynarodowa jednostka aktywności (U) jest definiowana jako zdolność enzymu glukozydazy do produkcji 1μmola produktu (p-nitrofenyl) w ciągu 1 minuty, w temperaturze 37oC, przy pH wynoszącym 6,8.
Ocena wyników α-glukozydazy obojętnej dokonywana jest razem z wynikami innych badań, dlatego dla właściwej jej interpretacji wskazana jest konsultacja z lekarzem.
U kogo można podejrzewać obniżone wartości
Niektóre nieprawidłowe parametry rozpoznane w czasie badania nasienia mogą sugerować, że konieczna jest bardziej szczegółowa diagnostyka. Są to m. in.:
[table id=13/]
Inne:
[table id=14/]
Jakie są możliwość leczenia?
- Suplementy zawierające L-karnitynę i antyoksydanty
- Niesteroidowe leki przeciwzapalne
- Antybiotyki
Jak się przygotować do badania?
Na stężenie alfa-glukozydazy wpływa czas abstynencji płciowej, dlatego należy pamiętać aby wykonać badanie po okresie abstynencji płciowej od 2 do 7 dni. Nie zaleca się wykonania badania jeżeli pacjent w ciągu ostatniego miesiąca przyjmował antybiotyki, miał gorączkę.
W przypadku przyjmowania przewlekle leków prosimy poinformować o tym fakcie laboratorium.
5. FRUKTOZA – BADANIA BIOCHEMICZNE
[table id=15/]
Wartości referencyjne fruktozy w nasieniu
Prawidłowe wartości fruktozy całkowitej w plazmie nasiennej wynoszą powyżej 13 µmol (tj. 1,2 mg/ml) według danych WHO.
Po ejakulacji fruktoza jest zużywana przez plemniki w procesie fruktolizy. Ponieważ stężenie fruktozy jest odwrotnie proporcjonalne do liczby plemników w ejakulacie (im większa liczba plemników w ejakulacie, tym niższe stężenie fruktozy) uważa się że lepszym czynnikiem prognostycznym są:
- skorygowana wartość fruktozy (ang. corrected fructose) – parametr ten oblicza się biorąc pod uwagę koncentrację plemników. Wartość prawidłowa dla fruktozy skorygowanej wynosi 2,5 – 8 mg fruktozy / mln plemników / ml.
- prawdziwie skorygowana wartość fruktozy (ang. true corrected fructose) – o jej poziomie decyduje koncentracja plemników o ruchu postępowym, a więc tych, które zużywają fruktozę.
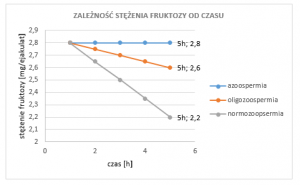
Możliwe jest także oznaczenie zużycia fruktozy w czasie, ponieważ u pacjentów, u których fruktoza zużywa się zbyt szybko potencjał zapłodnienia jest dużo niższy. Badanie to jest szczególnie wskazane u pacjentów, u których po teście utrzymania ruchliwości wyniki wskazują na duży spadek ruchliwości po 6h od ejakulacji. Fizjologicznie obserwuje się spadek stężenia fruktozy w czasie – spadek ten jest wyższy u mężczyzn z normozoospermią, niż u mężczyzn z oligozoospermią.
Zawartość fruktozy w nasieniu jest największa w wieku 20–30 lat i zmniejsza się w miarę starzenia się organizmu.
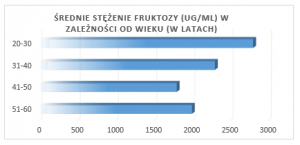
Na podstawie publikacji Fructose content and fertility in men, C. Schirren
U kogo można podejrzewać obniżone wartości fruktozy?
Podstawowym badaniem nasienia jest seminogram. Niektóre parametry tego badania mogą sugerować potrzebę wykonania oznaczenia fruktozy w nasieniu. Będą to:
[table id=16/]
Inne:
[table id=17/]
Jakie są możliwość leczenia?
- Substancja czynna – mesterolon (hormon steroidowy) – w leczeniu niepłodności w celu poprawy liczby i jakości plemników 25 mg 2–3 ×/d przez ok. 90 dni; leczenie można powtórzyć po kilkutygodniowej przerwie. W celu zwiększenia stężenia fruktozy w nasieniu w niewydolności komórek Leydiga 25 mg 2 ×/d przez kilka miesięcy. [http://bazalekow.mp.pl/leki/doctor_subst.html?id=546], [http://www.ncbi.nlm.nih.gov/pubmed/689818]
- Antybiotyki, leki przeciwzapalne w przypadku stanu zapalnego
Jak się przygotować do badania?
Na stężenie fruktozy wpływa czas abstynencji płciowej, dlatego należy pamiętać aby wykonać badanie po okresie abstynencji płciowej od 2 do 7 dni. Nie zaleca się wykonania badania jeżeli pacjent w ciągu ostatniego miesiąca przyjmował antybiotyki, miał gorączkę. W przypadku przyjmowania przewlekle leków prosimy poinformować o tym fakcie laboratorium.
6. POSIEW NASIENIA
Opis badania
Skórę w okolicach cewki moczowej oraz napletka mogą kolonizować czasowo bakterie pochodzące z okolic odbytu (Staphylococcus epidermidis, Enterococcus faecalis, pałeczki Gram – ujemne i inne). Prawidłowo, jeśli układ płciowy nie jest objęty infekcją, nasienie powinno być jałowe (pozbawione drobnoustrojów). Badanie mikrobiologiczne pozwala na ocenę obecności drobnoustrojów chorobotwórczych: bakterii tlenowych, beztlenowych (BV), grzybów, Neisseria gonorrhoeae (GNC) oraz Trichomonas vaginalis (TV). Dodatkowo wykonywane jest oznaczenie lekowrażliwości i lekooporności wyizolowanego patogennego szczepu (antybiogram).
Wskazania do badania
Nasienie jest materiałem pobieranym w celu diagnozy stanu zapalnego męskiego układu płciowego (zapalenie jąder i najądrzy, zapalenie prostaty, zapalenie cewki moczowej). Wskazaniem mogą być:
- dolegliwości ze strony układu płciowego,
- stwierdzenie w badaniu ogólnym nasienia:
- LEUKOSPERMII – powyżej 1000/ml i lub
- BAKTERIOSPERMII – powyżej 1000/ml
Przygotowanie pacjenta do badania
Wiarygodność wyniku badania mikrobiologicznego zależy od czynności poprzedzających ich pobranie (procedury przedlaboratoryjne).
Przed pobraniem nasienia należy prawidłowo przeprowadzić zabiegi higieniczne:
- dokładnie umyć ręce
- dokładnie umyć mydłem prącie po ściągnięciu napletka i odsłonięciu rowka zażołędnego, spłukać dokładnie wodą całą odsłoniętą powierzchnię i osuszyć jałowym gazikiem. Nie używać środków dezynfekcyjnych!
- przy ściągniętym napletku oddać całkowicie mocz opróżniając pęcherz
- oddać nasienie do jałowego kubeczka (wydanego przez laboratorium wraz z instrukcją). Nie dotykać wewnętrznej powierzchni kubeczka i nakrętki.
Podpisany kubeczek z nasieniem odłożyć w okienku do oddawania materiału
Uwagi dodatkowe
Na badanie najlepiej zgłosić się w początkowej fazie choroby. W czasie terapii antybiotykowej nie należy pobierać nasienia na posiew. Najwcześniej badanie można wykonać po 5 dniach od zakończenia leczenia, a informację o przyjmowaniu antybiotyków należy umieścić na skierowaniu.
W przypadku problemów urologicznych, należy zgłosić ten fakt diagnoście laboratoryjnemu, który udzieli dodatkowych wskazówek dotyczących pobrania materiału do badania.
Czas oczekiwania na wynik
4 – 5 dni